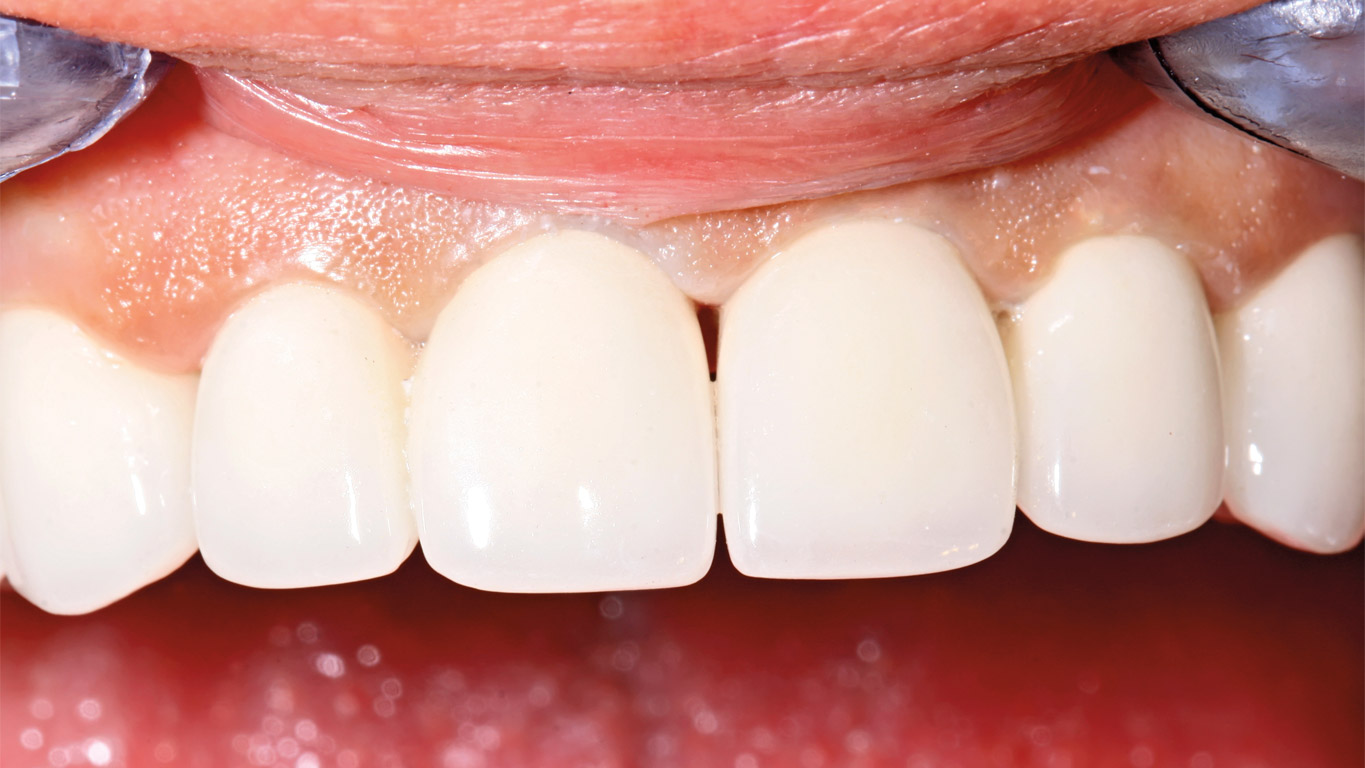
La línea gingival es la señalada por el borde de la encía que puede estar sobre el esmalte o lejos de este, pero limitando el cuello aparente, funcional o crítico. Si se observa en la región vestibular la línea gingival, esta es festoneada de uno a otro diente en las 2 arcadas, el festoneado ondulado del borde de la encía normal debe ser simétrico y estético, agradable a la vista por su aspecto.1 El cuello del diente es el contorno que marca la unión entre corona y raíz, puede ser considerado desde el punto de vista anatómico o clínico. El primero, está señalado por la línea de demarcación del esmalte, el segundo, es el punto crítico de sustentación del diente, refiriéndose a la adherencia epitelial.
Estos elementos se deben establecer como componentes específicos del diagnóstico, análisis y plan de tratamiento dentoperiodontal cuando existen disturbios lesivos que afectan la sonrisa, multiplicándose y extendiéndose por todo su corredor. La diversidad de lesiones, terapéuticas y procedimientos a este nivel, merecen un análisis obligado en su contexto histórico y actual (Figura 1).
Black
En 1778 el anatomista y fisiologista inglés Jhon Hunter publicó en uno de sus textos para la odontología la definición y clasificación de los términos “atricción”, “abrasión” y “erosión”.2 130 años después, en 1907, Miller WD escribe nuevamente sobre estos conceptos realizando una importante obra basada en una serie de observaciones sobre este grupo de afectaciones.3 Un año posterior, en 1908, Greene Vardiman Black determinó que las lesiones presentes en las caras dentales libres a nivel cervical fueran clasificadas como Clase 5.4 Probablemente la localización que menos lo convenció en su protocolo restaurativo fue la frontera dentogingival, haciendo solo hincapié en la dificultad de su obturación, la cercanía con la pulpa, el terminado de márgenes y la presencia de inflamación gingival posterior al tratamiento.5 El prócer de la restauración llego a analizar las hoy llamadas lesiones cervicales no cariosas (LCNC) dejando una serie de estudios sobre este tema, pero dirigiendo principalmente su enfoque a la rehabilitación de los dientes basada en las preparaciones cavitarias.6 30 años después, en 1939, Pilkington definiría el término estética dental como “la ciencia de copiar o armonizar nuestro trabajo con las estructuras dentarias y armónicas circunvecinas resultando un trabajo bello, expresivo e imperceptible”.7 Comenzaba a permear la idea de la cosmetología dental, debido a que las restauraciones metálicas eran vistas y consideradas ya como un influyente negativo de la sonrisa. Esta apreciación llevó al desarrollo de los cementos de silicato y resinas acrílicas, compuestos con objetivos estéticos, pero altamente irritantes, inestables y rápidamente perecederos. Estos materiales poco a poco fueron cayendo en el desuso ante el advenimiento de una nueva era restaurativa, liderada por Michael G. Bounocore, quien a mediados de los 50 reportó su técnica de grabado dental. Seguido a esta idea, Rafael Bowen crea, a principios de los 60 el compuesto bis-GMA y junto a Richard Roydehouse, poco tiempo después implementan en este material la fotocuración, estableciendo la base de los conceptos que hoy en día siguen vigentes en la operatoria dental.8
Cambios en el enfoque de tratamiento y el desarrollo de los materiales adhesivos provoca una auténtica revolución en la estomatología. La necesidad de materiales alternativos con grados similares en biocompatibilidad a los composites requiere de una mayor atención y demanda en el mercado, por ello apareció en 1969 el ionómero de vidrio en el escenario dental. Wilson y Kent mezclaron cementos de silicato con ácido poliacrílico para obtener un nuevo elemento cementante que por sus cualidades fue llevado al poco tiempo también al terreno restaurativo. En los 80 fue modificado con resina, y en los 90 se le adicionó la fotocuración, evolucionando y diversificándose al día de hoy, formulando otro elemento de aplicación común en las lesiones que involucran directamente al margen gingival. La filosofía contemporánea de mínima intervención ha cambiado el modelo tradicional, donde el tratamiento de la caries no implica solamente un enfoque mecánico, sino que requiere de un enfoque biológico y humanista.
Miller
De interés histórico en la periodoncia es la referencia inicial del primer sistema de clasificación para la enfermedad periodontal registrado en 1806, cuando Joseph Fox intentó clasificar la enfermedad de las encías. 1884 es cuando Robicsek utiliza la incisión recta preconizada para referir la gingivectomía. En 1902, Znamensky hizo la primera descripción de la enfermedad periodontal. El primero en describir un colgajo de acceso a las superficies radiculares y a la cresta alveolar fue Neumann (1912).
Se puede decir que existe un antes y después de 1914, cuando aparece la Academia Americana de Periodontología (AAP), pues la periodoncia ni siquiera tenía nombre, es decir, no se había desarrollado un concepto cognitivo de la patología y la etiología de la enfermedad periodontal.9 Zentler en 1918 describió el mismo procedimiento de Robicseck con una incisión festoneada, el resultado obtenido incluía la erradicación de la bolsa periodontal profundizada y una condición local que permitía conservar más fácilmente la higiene oral. Norberg en 1926 introdujo una nueva técnica, el procedimiento de colgajo con reubicación coronaria. El primer esquema de clasificación de enfermedades periodontales aceptado por la AAP fue el de Orban en 1942. Goldman en 1951 describe la gingivectomia tal y como se emplea hoy en día. Los primeros intentos de tratamiento quirúrgico de las recesiones se realizaron mediante “colgajos pediculados” como el colgajo pediculado lateral presentado por Grupe y Warren en 1956. En 1963, Bjórn introdujo la técnica del injerto gingival libre autógeno, aunque serían Sullivan y Atkins los que describirían detalladamente el procedimiento. En 1966, la AAP convocó un grupo de trabajo para idealizar un nuevo sistema clasificatorio de las enfermedades periodontales.10 En esta década algunos autores contemplaban tímidamente que la recesión gingival y un defecto en forma de cuña en el área cervical a menudo se veían afectando al mismo diente. Las LCNC aunque llamaban la atención, eran vistas con cierta displicencia a pesar de su importante rol en la desorganización de la unidad marginal y el aparato de inserción. En 1984, Lee y Eakle, consideraron que la destrucción dental a nivel cervical es causada por flexión y deformación de la estructura dentaria (abfracción). Un año después (1985) ante la complejidad en el tratamiento de la alteración tisular marginal John Preston Miller propone y establece la clasificación del tratamiento y estudio de los efectos recesivos, basada en un concepto de cirugía plástica periodontal.11 Este año también apareció la técnica de injerto de tejido conectivo subepitelial, descrita por Langer y Langer.12 1986 el sistema de clasificación de enfermedades periodontales es revisado nuevamente por la AAP. En 1991, Grippo introduce el término abfracción para describir la pérdida patológica del esmalte y la dentina causada por las fuerzas de presión y bioquímicas. En 1993 a la indeseable multiplicidad de LCNC Mc Coy le bautizo como síndrome dental compresivo, teorizando que los problemas de ATM llevaban a la destrucción severa de las áreas oclusales y a los cuellos de los dientes.13-14 Otra de las opciones terapéuticas periodontales para el tratamiento de recesiones múltiples adyacentes es descrita por Allen en 1994, en un solo procedimiento se realiza la técnica de túnel, la cual preserva papilas con trauma mínimo. Poco más tarde, en 1996, la European Journal of Oral Science escribió: “La erosión dental es un área con poca investigación, experiencia y práctica clínica, que sin duda requerirá expansión en la próxima década”.15 Sin embargo, es hasta 1999 cuando de nueva cuenta se elabora una clasificación que engloba a las enfermedades periodontales. Referente a su relación con el tejido dentario, solo menciona en un apartado a las “resorciones radiculares y perlas de esmalte” como posibles inductores gingivales.16 La ciencia encargada de los tejidos de soporte hasta este momento seguiría sin asumir el rol de las lesiones cariosas y no cariosas en la destrucción gingival. El año pasado se promulgó una nueva actualización de la clasificación de las enfermedades periodontales y periimplantarias, consensado por la AAP y la Federación Europea de Periodoncia, pero su pronunciamiento no da relevancia absoluta a los factores patodinámicos cariosos y no cariosos como principal eje de atención. (Cuadro III clasificatorio a las manifestaciones periodontales de las enfermedades sistémicas y condiciones del desarrollo y adquiridas. Apartado 3. Deformidades mucogingivales y condiciones alrededor de los dientes, inciso h condición de superficie radicular expuesta). Como resultado del trabajo en este consenso queda establecida la unificación de los conceptos: periodontitis severa y periodontitis crónica, a periodontitis. Definiéndola como una enfermedad inflamatoria crónica multifactorial asociada a disbiosis bacteriana, caracterizada por la destrucción progresiva de las estructuras de soporte del diente; las características primarias incluyen: pérdida de tejido de soporte periodontal, donde observamos pérdida de inserción clínica. “Esta pérdida, no puede atribuirse a causas distintas a la periodontitis como recesión gingival inducida por trauma, caries dental que abarca el área cervical, lesiones endodóncicas con drenaje a través del periodonto o la fractura de un diente”.17-18
Las disciplinas odontológicas de Black y Miller han llevado a investigadores y clínicos a elaborar vertientes indefinidas en la competencia de sus ramas en el tratamiento de la afectación de la línea roja, pudiendo considerarse una de las principales preocupaciones estéticas en la odontología moderna. Quizá dependa del apartamiento científico a partir de los siguientes factores:
- En la época de Black no había oportunidad de atender las lesiones con consideraciones estéticas para el margen gingival debido a la ausencia de materiales adhesivos y estéticos. Esto permitió que se abriera una importante brecha temporal hasta el momento de la llegada de la era adhesiva. Los desarrollos tecnológicos a partir de esta época han llevado a la operatoria dental restaurativa a posibilidades de improvisación y libertad en el diseño cavitario, cambiado la nomenclatura en las preparaciones de clase 5 de Black, de un régimen a solo un reporte de ubicación.
- Históricamente la periodoncia ha tenido que revaluar varias ocasiones la clasificación general de enfermedades periodontales debido a la complejidad que representa este grupo a la ciencia odontológica.
Miller introdujo en 1988 el concepto de "cirugía plástica periodontal" para referirse a la cirugía mucogingival, la cual aparece definida en el “glosario de términos” de 1992 como el “conjunto de procedimientos de cirugía plástica destinados a corregir defectos en la morfología, posición y/o cantidad de encía en torno a los dientes”.19 En el criterio y ámbito de atención de las recesiones, a partir de las propuestas recientes de Cairo (RT1-RT3) y Pini-Prato; ya se comienza a contemplar la capacidad destructiva de las LCNC y la posibilidad de su cobertura. Los procedimientos actuales de terapéutica periodontal han adoptado modificaciones quirúrgicas de las que incluso existen hoy las llamadas “técnicas de mínima invasión”,20 y algunas en las que la misma operatoria es empleada, promoviendo técnicas bilaterales que implican un mestizaje terapéutico (Figura 2). Se ha alcanzado importantes niveles de avance a partir del uso de sustratos artificiales: membranas, granulados óseos de origen animal, sustitutos xenogénicos, factores de crecimiento, los mismos ionómeros de vidrio,21 y las amelogeninas, de las que se promueve la regeneración tisular guiada a base de patrones moleculares; sin embargo, hay que ser juiciosos al saber definitivamente que la sustancia biocerámica del esmalte, (en la UECD), es irremplazable y las amelogeninas solo trabajan sobre cemento, dentina y periodonto.

Lesion periodontal, cervical no cariosa, o cariosa. El dilema
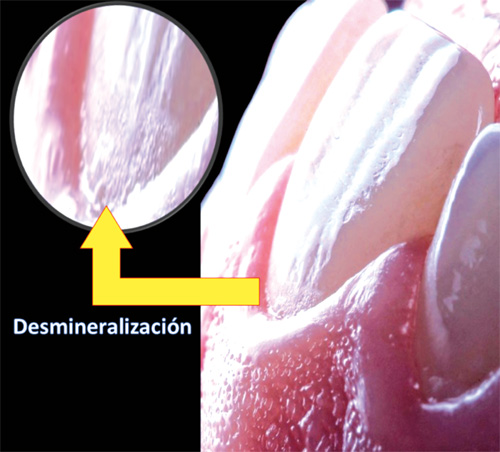
Es difícil establecer un esquema de cada lesión y su posible coacción con otros procesos destructivos en la línea roja. Taxonómicamente no es determinable qué tejido de diente o periodonto es el primero en sucumbir en una LCNC, si es a partir del cuello, UCDE, o adherencia epitelial. No se sabe a ciencia cierta si los defectos periodontales como las recesiones son causantes de las LCNC o viceversa. Si las LCNC preceden a las caries radiculares, o si la desmineralización en el tercio cervical dentario conlleva al debilitamiento de la UCDE y después a la recesión gingival. No es fácil determinarlo, debido a que puede haber interacciones poderizadas a partir de cada una. Lo que sí es evidente, es que la desaparición la UECD y del cuello anatómico (por la incapacidad de su autoreparación), favorecen a este esquema de destrucción sistemático y expansivo, provocando el vacío estructural tridimensional. A la par, en los tejidos de soporte se induce una gingivosis guiada por la migración apical de la adherencia epitelial, lo cual provoca una reducción de las dimensiones del proceso o cresta alveolar.
En esta revisión, es inevitable dejar de mencionar a la llamada caries radicular (otro factor importantísimo para el análisis del tratamiento en la localización gingival). A pesar de que es una patología muy presente, existe poca información en cuanto a su vínculo con la lesión periodontal, aunque siempre están prácticamente juntas. Siendo un territorio casi inexplorado. Debido a que no hay unanimidad en su descripción, incluso el mismo término “caries radicular” en un intento de discriminarla de las LCNC, inevitablemente las junta en el mismo escenario, poseyendo la misma capacidad destructiva, donde la segunda solo cambia su actividad sistemática por la actividad patógena. En el pasado se consideraba a la caries radicular como una variante de caries dental, usualmente era contemplada como una lesión de menor importancia y muy difícil de restaurar, razón por la que frecuentemente no eran sometidas a tratamiento. En los ancianos el factor periodontal precede en general a la caries radicular por la misma retracción fisiológica senil, por lo que comúnmente es más asociada a la odontogeriatria22-23 (Figura 3).
La mayoría de estudios e investigaciones llevadas a la búsqueda de la identificación de las causas que producen la degeneración de la arquitectura del frágil lindero rojo se han centrado en la aplicación de modelos tribológicos, y de actuación quimicodegenerativa (biocorrosión o bioquelación), guiándose principalmente sobre la destrucción del tejido duro, no, así por la afectación sobre los tejidos blandos como la llamada abrasión gingival, o la influencia constante de enzimas y ácidos para la degradación en los tejidos blandos24-25 (Figura 4).
El disturbio gingival
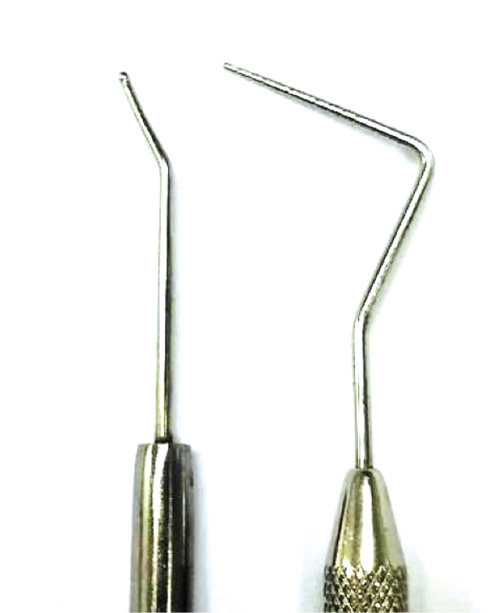
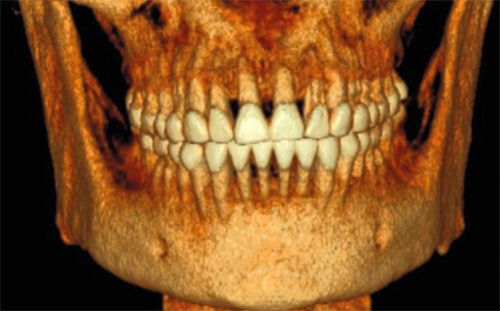
El parámetro de identificación de una LCNC inicial puede cumplirse con la presencia de hipersensibilidad dentinaria, reportada en la literatura una afectación del 68 y 98% de pacientes periodontales. La clave quizá para que se produzca el avance de la destrucción del tejido dentario y de los tejidos de soporte a la par, es que la mayoría de los pacientes no atienden su sensibilidad dentaria, percibiéndola como un problema no importante de salud,26 determinándose como un predisponente indudable, pues un altísimo porcentaje de estas superficies hipersensibles se inician en el margen cervical-bucal de los dientes. La situación de la hipersensibilidad puede diagnosticarse por métodos clínicos simples. Tradicionalmente los odontólogos identifican las lesiones utilizando la punta de un explorador agudo, o con pruebas de vitalidad con spray térmico; este tipo de exploración no es adecuada por la desagradable sensación que produce a los pacientes con testimonio del padecimiento. Actualmente se cuenta con sonda de punta roma para hacerlo, incluso la misma sonda periodontal está capacitada en su punta para medir profundidad de bolsas y a la vez para fungir como explorador reduciendo significativamente en el malestar, sin dejar de percibir el atoramiento del instrumento a su paso en los cuellos. (Figura 5) Otro método sencillo y poco usado es el detector de caries, que detalla visualmente la irregularidad a este nivel.27 (Figura 6) También se puede usar en esta franja (aunque no determina por obviedad la sensibilidad) la fotografía digital, mostrando macrométricamente y en diferentes proporciones los estados de la superficie de los tejidos, siendo la odontología restauradora-estética el área que más frecuenta su aplicación, tanto clínica como de investigación.28 La tomografía axial computarizada TAC es otro elemento mayormente utilizable, y del que no se puede prescindir actualmente en todas las áreas odontológicas (Figuras 7-9).
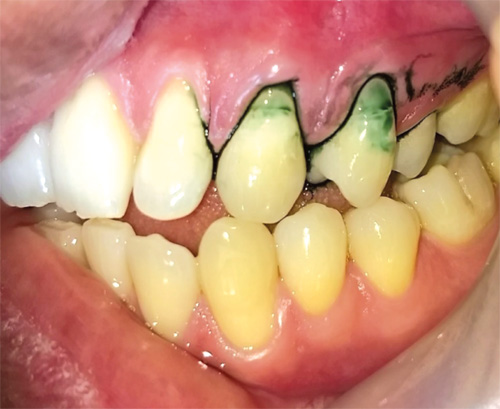
En condiciones normales, la dentina está cubierta por esmalte o cemento, y no sufre la estimulación directa, lógicamente, la hipersensibilidad se inicia cuando se elimina la capa de componentes cemento-dentinarios en la pared dura de la bolsa, con ello, la exposición de las terminaciones periféricas de los túbulos permite el estímulo. Otros términos que se han utilizado para describir esa condición incluyen: la sensibilidad de la dentina, la sensibilidad radicular, sensibilidad cervical, y la hipersensibilidad. Todos estos vocablos tienen una entidad en común, interpretados como dolor. Las personas con raíces expuestas y con desarrollo de LCNC tienen diversas experiencias negativas, desde la intolerancia al paso de cerdas durante el cepillado, estética pobre que les genera dificultades cuando hablan o sonríen, y restricciones con la dieta por la misma hipersensibilidad. Ante esta afectación que altera la salud bucal, existe una heterogeneidad, que va desde leves molestias al paciente, a una perturbación incapacitante.29
Se debe ser estrictamente cuidadoso al describir la hiperestesia como un síntoma para diagnosticar las LCNC, pues existe la posibilidad de no ser dolorosas, ni en su fase inicial o avanzada, tampoco en conjunto, lo que las hace más peligrosas. Al estar alejadas en un principio de la profundidad hacia la pulpa, el sistema inmune trata de resarcir el daño, sellando y polarizando los túbulos, nulificando los estímulos, adicionándose a las terapias paliativas de pastas desencibilizantes. Es por ello que continúan magnificándose. Otra de sus características especiales, es la capacidad que tienen de mimetizarse en el entorno gingival. Es curioso que las lesiones a la primera vista puedan permanecer ocultas al ojo clínico entrenado de los odontólogos, en realidad oculta depende de qué tan cuidadosamente se ha realizado un examen clínico. Y es que el ojo humano es un órgano especializado en la recepción de imágenes obtenidas de una radiación electromagnética a la que nos referimos como luz, correspondiendo a un segmento estrecho de todo el espectro, situado entre las longitudes de onda de 400 y 800 nm aproximadamente, percibiendo con ello los llamados “colores del arco iris”. Las radiaciones con longitud de onda más corta no son visibles para el ojo humano, y se las conoce como ultravioleta; los que tienen longitudes de onda más larga tampoco son visibles y se les conoce como infrarrojos.30 La graduación de color es más oscura en la cercanía de la encía, sumándose a la traslucidez de este tercio porque el espesor del esmalte es mínimo (o inexistente cuando ya está presente la recesión), siendo más infrarroja, lo que produce una transferencia fluorescente o hue radicular inmediato.
La comprensión de los componentes de la sonrisa, los dientes, los tejidos gingivales y los labios es crítica para esta apreciación en el diagnóstico clínico. Los niveles gingivales ideales se determinan estableciendo la relación correcta entre la anchura y la longitud de los dientes en la que el tejido gingival corre paralelo al labio superior y su arquitectura es bilateralmente simétrica, utilizando en el quehacer clínico en el análisis de proporciones la regla de proporciones diseñada por Stephen Chu.
Una situación que interfiere en la apreciación de las aberraciones en la línea roja es el cubrimiento natural de los labios, y solo durante su repliegue en un evento de expresión de sonrisa máxima o en pacientes de sonrisa alta pueden llegar a observarse, o durante la inspección clínica odontológica con el uso de retractores, donde la banda gingival es expuesta totalmente, pudiendo exaltarse las aberraciones estéticas de los cuellos y la distoapicalización del zénit. En este sentido, se ha estudiado que odontólogos generales y especialistas tienen diferentes perspectivas de evaluar al margen gingival.31-32
La odontología bioestética
El concepto de la bioestética es un nuevo engranaje transdisiplinar que está dando en el mundo odontológico mucho de qué hablar, generando una revolución verdadera de conceptos centrados en la armonía de la terapéutica periodontal, los materiales aplicados a la belleza de la sonrisa, y el establecimiento de una frontera gingival totalmente saludable. Algunos años atrás comenzó a manejarse en las oficinas dentales el concepto de estética o cosmetología dental, incluso el famoso diseño de sonrisa sigue siendo un estandarte de muchos consultorios, convirtiéndose en un parangón. Estos conceptos se han renovado con el crecimiento de técnicas y desarrollos científicos que ponderan la rehabilitación de los tejidos de soporte y la emulación perfectible por medio de los materiales de restauración, buscando el más completo biomimetismo y con ello la exaltación de la armonía y belleza bucal. Siendo la odontología bioestética un conjunto de perspectivas interdisciplinarias que trabajan para prevenir, rehabilitar y conservar la salud del margen que componen los tejidos de soporte y las estructuras dentales, su complemento es el encuentro de soluciones estéticas basadas en el estudio y análisis del embellecimiento de la sonrisa. Bajo esta premisa podemos citar diferentes áreas que intervienen en ella: indirectamente; la medicina, la psicología, la psiquiatría y la nutriología. En el quehacer odontológico; la periodoncia, la odontología restaurativa, la cariología, la ortodoncia, la gnatología, la endodoncia, la tribología dental, la prostodoncia (Figura 10) y la cirugía apical. De esa manera, el reto para la atención clínica adecuada y personalizada de cada paciente debe ser crítico y transdisciplinar.33 Aunque la bioestética dental es un acumulo de muchas disciplinas y todas intervienen de alguna manera, quienes hacen el trabajo directo en la línea roja son el odontólogo general, el periodoncista y los especialistas estéticos, enfrentando obstáculos ineludibles que se revisan a continuación.
Tratamiento periodontal
La consideración primordial del tratamiento de las recesiones está encaminada a la cobertura radicular al mismo tiempo de la atención de la LCNC si se encuentran establecidas. Cabe aclarar que uno de los principios fundamentales del recubrimiento tisular guiado es la exclusión de las células provenientes del epitelio gingival y el tejido conectivo en el proceso de cicatrización. Este tratamiento selectivo, determina qué tipo de células puebla el espacio generado, induciendo la formación por parte del organismo de nuevo hueso alveolar, nuevo cemento y nuevas fibras de inserción dentoalveolares a expensas de células pluripotenciales existentes en el ligamento. Pero, ¿es totalmente predecible la cobertura radicular guiada?34 La pérdida de soporte generalizado y las variantes en la discontinuidad arquitectónica que presentan esmalte y raíz combinados, como las de forma de playas, cajuelas o cuñas profundas, indican la desaparición inequívoca de la UECD, siendo muy complejo, y digamos imposible de identificar su delimitación original. La desaparición de la UECD y la modificación del cuello no permiten una evaluación precisa de los resultados clínicos después de los procedimientos de cobertura de la raíz, y, por lo tanto, es imposible establecer si realmente se ha logrado la cobertura perfecta. Incluso, si se produce, el resultado estético final puede no llegar a cumplir el objetivo en casos severos, debido a que el perfil del margen gingival tiende a ser plano, paralelo al borde de la abrasión.35 En pacientes sin atención previa gnatológica, ortodoncia, nutricional, psicológica, e incluso psiquiátrica,36 el éxito puede verse comprometido. Otro caso, es cuando la dentina ha sufrido esclerosis y se intenta la cirugía periodontal, sabiendo de antemano la baja capacidad de inserción del tejido superpuesto, las secuelas son también impredecibles.
Ninguna sonrisa es mejorada sin una relación simbiótica entre la periodoncia y la odontología restauradora. Como se ha expuesto, existe hoy por hoy la necesidad de técnicas mestizas o bilaterales (periodontales–restaurativas). Cuando la periodoncia no puede ofrecer una alternativa definitiva o fracasa, no hay otra posibilidad que atender la línea roja más que con la replicación de los tejidos dentarios y periodontales con materiales artificiales teniendo una idea conservadora a mediano plazo. Tras tomar la decisión de tratamiento por este medio, deben analizarse perfectamente todas las variables y señalar al paciente cuál es la diferencia entre los tratamientos periodontales y restaurativos, alcances y limitaciones. Incluso la posibilidad exódonica, esto evitará tratamientos heroicos y expresiones frustrantes de paciente y estomatólogo en un futuro.37
Restauración
Según Grippo, cabe el interrogante de si sería mejor "ignorar o restaurar" las lesiones cervicales no cariosas.38 El mayor beneficio para el paciente comienza con la detección temprana de las lesiones. En el caso de las lesiones incipientes, el autor de este texto maneja una meticulosa aplicación de ionómero de vidrio modificado bajo el concepto no de restauración, sino, de “escudo” (como aislante de estímulos térmicos y corrientes químicas, como recubrimiento dentinario, y con miras de una posible intervención periodontal diferida). La odontología adhesiva puede ayudar a solucionar en lo posible situaciones marginales, aunque la idea sea temporal, existen muchas posibilidades de proceder, desde la restauración a mano alzada, por infiltración de resina fluida, por medios sónicos, chips marginales cerámicos o de cerómero.
Pero hay que tener claro que muchas veces la decisión de restaurar por medios adhesivos también puede estar sujeta a forzosos cuestionamientos del actuar operativo. Se sabe en primera que la resina compuesta no es un material inerte, y que los polímeros son muy propensos a la degradación con el tiempo,39 Por otra parte, no existe suficiente documentación clínica que demuestre que los ionómeros de vidrio sean una opción viable y permanente a largo plazo. La colocación de una restauración a este nivel no podría garantizar un futuro saludable para el diente.40 Al contrario, puede ser el inicio de un ciclo de varios tratamientos, evaluando que alrededor del 70 % de toda la odontología restauradora es el remplazo de restauraciones previas, sobre todo cuando hay necesidad de realizar amelotomía y dentinotomía, dando pauta a un proceso irreversible.
El desempeño de la adhesión en lesiones que involucran el margen gingival es debatible por las siguientes consideraciones:
- Tipo de cavidad: la principal controversia radica en utilizar máxima conservación en lesiones comúnmente expulsivas.
- Sustrato desfavorable: No tener esmalte en los márgenes de las restauraciones influye notablemente en el éxito restaurativo, siendo quizá el factor más importante a considerar al utilizarse ionómeros y composites como terapéutica de recubrimiento sobre el área cervical y radicular.
- Alargamiento coronario: Uno de los desafíos de las restauraciones en el margen gingival es llevarlas a parámetros imperceptibles y perfectos, debiendo buscar el restaurador efectos completamente armónicos con el entorno, combinando en lo posible la influencia en la morfología tanto de la encía insertada y la marginal, pues ambas poseen anatomía, grosor específico, y su configuración depende de simetría y del tamaño del área. La replicación de encía con composites con pigmentos simuladores del tejido gingival puede ser un recurso de mínima invasión,41 pero se debe ser muy virtuoso en su aplicación, pues una restauración de este género puede adoptar un matiz diferente según el tipo e intensidad de luz que la ilumine, sobre todo en sustrato de dentina polarizada, habiendo influencia plena del metamerismo. (Figura 11) La elección de color a este nivel suele ser compleja al no haber una gama amplia de tonos gingivales, también existen casos donde se intenta alargar la pantalla blanca de la superficie dentaria clínica, produciendo con ello zénits aberrantes.
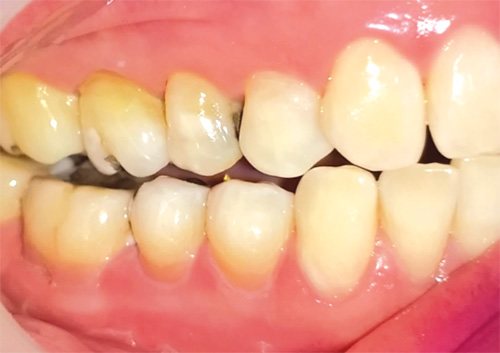
La edición estructural y estética de tejidos por métodos restaurativos en influencia de la línea roja envuelve problemas que incluyen aislamiento, adhesión, técnica de inserción, terminado y pulido.42
Aislamiento. El aislamiento absoluto de lesiones cariosas clase 5, LCNC y caries radicular es sumamente complejo, por ello, un gran porcentaje de dentistas quizá no utiliza dique de hule para atender cuellos por la dificultad que conllevan estos casos, reportándose solo 15% de uso en el tratamiento gingival, ligándose este factor inevitablemente a la contaminación y defectos de sellado marginal que derivan en situaciones que comprometen el trabajo restaurativo con cualquier material.43
Adhesión. En el patrón de contracción de los materiales tanto ionómeros como composites, aunque mínima o pequeña, la dirección del estrés que promueve el fotocurado está condicionada a la forma de la cavidad, la calidad de unión del material a las paredes, y el grosor. Se sabe que los composites tienen una relajación del estrés que puede convertirse en una expansión igualitaria a la contracción previa, siendo un proceso lento que siempre depende del tipo de resina, el tipo de adhesión matriz-relleno, grado de polimerización de la resina y de su accesibilidad al agua. Debido a la profundidad máxima entre una superficie expuesta y la pulpa que puede ser de 2 mm, en la mayoría de cavidades cervicales se tiene al menos 1.5 y 1.7 mm de profundidad, esto puede complicar y hacer difícil la colocación de liners o protectores pulpares. El curado en estas cavidades es mucho más rápido y violento, dificultando la adaptación elástica entre sustrato-adhesivo-material. Aunque se habla de modulación en algunos composites, siempre dependería del grosor de la película del mismo composite y de la capacidad luminosa de la lámpara de forocurado, lo cual inclusive puede combinarse con el tipo de anastomosis dentinaria en el cinturón cervical y al sistema inmune, que ante la agresión promovida por el fresado (en caso de utilizarlo en caries radicular), los hidróxidos de calcio empleados como base, y el grabado; pueden hacer que no solo al curar, sino con el tiempo existan dehisidencias en la interfase. Pero si bien la filtración a nivel cervical debe preocuparnos en restauraciones parciales, también en carillas indirectas, directas o chips cervicales, incluso en el novedoso sistema de carillas por inyección de composites fluidos, pues en caso de no aplicar barreras que protejan y delimiten previa y conscientemente su inserción en el espacio biológico, forzosamente habría invasión de material que promovería problemas periodontales y escondería recidiva en tejido duro con el tiempo, difícil de detectar en caso de núcleos muy radiopacos y márgenes subgingivales. Mereciendo también una evaluación de contaminantes que intervienen a este nivel, de humedad oral, sangrado y líquido crevicular, debiendo revisar holísticamente su uso ante la propaganda de los adhesivos con posibilidad de manipulación en medios húmedos.
Inserción. No se tiene la certeza de que el adhesivo y el composite tengan un sellado eficiente, en todos los estudios de filtración de un cierto nivel científico, los autores llegan a la conclusión de que independientemente del adhesivo que estén estudiando en cada momento, el anular totalmente la filtración bien sea micro o nanofiltración es hoy por hoy imposible.44-45 La inmersión de los materiales a nivel gingival, quedaría sujeta a la más perfecta distribución de los materiales dentales, señalando que la UECD y el espesor de la capa de cemento en el área cervical es tan delicada que puede tener un espesor de 0.1 mm mientras que las paletas de las espátulas son más grandes y gruesas. Así, el terminado de los bordes es solo intuitivo, y el pulido de las mismas solo podría observarse con el empleo de aumentos de uso odontológico o microscopios clínicos. Actualmente los composites fluidos y los sistemas sónicos son una opción que ha ganado mucho terreno en materia restaurativa, pero hay que tener cuidado al usarlos en las caras parietales de las cavidades clase 5 (piso vertical), el centro de gravedad está en el punto más cervical en dientes inferiores, y en superiores en distal (según la posición del paciente y su inclinación al momento de restaurar), corriendo el riesgo de que material adhesivo y composite sobrepasen la delimitación del margen, y a la larga, aunque se tuviere la idea que el excedente pudiera ser expulsado por la acción del cepillado, no se puede garantizar que pase este acontecimiento.
Terminado y pulido. Este paso es crítico y obligatorio para las restauraciones en la línea roja. El terminado debe hacerse con sumo cuidado para evitar rayar el cemento del espacio biológico cuando se sospecha de márgenes finitos, utilizando fresas helicoidales de 20 hojas con punta roma, posteriormente en el glaseado se emplean sistemas de pulido adaptativos y contornoeantes, promoviendo con ello una mayor duración por repulsión de sedimentos, toxinas y bacterias. En ionómeros de vidrio modificado el procedimiento no difiere del protocolo de los composites, solo que en estos se utilizan gomas de rueda especiales para el glaseado siguiendo la indicación del fabricante.
Conclusión
La historia se presenta como un indicador del proceso de institucionalización de la especialización, sobre todo en aquellos llamados a forjar el camino, es decir, en los primeros, simultáneamente, este proceso significa el triunfo de la razón sobre el empirismo. En el caso de Black el ser el primero en clasificar la cavitación para la retención mecánica de los materiales le coloco en un lugar privilegiado y eterno. Miller, a casi un siglo de distancia de la clasificación de Black, también se convirtió en un referente en su disciplina. Las cosas han cambiado, en el caso de Black su nomenclatura en las preparaciones de clase 5 se ha convertido como ya se mencionó de un régimen a solo un reporte de ubicación. Mientras que la clasificación de Miller esta siendo desplazada por la de Cairo (RT1-RT3), la cual se adecua a criterios más simplificados en el manejo periodontal quirúrgico, posibilitando incluir el diagnóstico de la deficiencia estructural de la UCDE. Se debe citar obligatoriamente también la clasificación de Pini-Prato, de 4 diferentes clases en las discrepancias de las superficies radiculares.
En el transcurso del tiempo en una historia paralela, 2 filosofías dentales en una sola localización han ido cada una por su parte, con su respectivo adoctrinamiento científico, sin ponderar la necesidad de establecer estudios con criterios unificados para la prevención, el diagnóstico y planes de tratamiento en las lesiones en el frágil lindero rojo. En esta perspectiva finalmente, por el lado restaurativo, se debe pensar que nuestra ciencia no ha creado ningún material superior al diente. Sabiendo con humildad que nada de lo que podamos hacer va a ser mejor que la propia pieza dental cuando utilizamos como último recurso la restauración, la cual no cura las caries o las LCNC, solo devuelven la función al diente. En este sentido, no hay duda alguna de que tenemos que trabajar con el objetivo de que la restauración sea lo más duradera posible.46 Se debe contemplar por otro lado que la terapéutica periodontal en determinadas formas de LCNC puede ser impredecible y recidivante, debiendo centrar la conciencia en una nueva visión de abordajes con una perspectiva trandisciplinar basada en la filosofía bioéstetica, la cual puede ser considerada el perfecto eslabón en el tratamiento dentoperiodontal.
Por último, existe vastedad de literatura científica sobre la prevención de la caries y enfermedades periodontales, pero ¿cuánto se ha escrito, leído y escuchado sobre la prevención de las LCNC y caries radicular? Hay diferencia, ¿cierto? Si odontólogos generales, periodoncistas y restauradores estéticos no llevan empeño en emprender modalidades unificadas de prevención y atención transdiciplinaria en esta importante coyuntura, sin un consenso unificado, estas manifestaciones seguirán siendo en la línea roja uno de los escenarios más complejos en el trabajo estomatológico, y la asistencia a los consultorios de pacientes con recesiones, LCNCy caries radicular, continuará sin cambios sustanciales.
Referencias
- Esponda V.R. Cuello; Anatomía Dental. Dirección General de Publicaciones y Fomento Editorial de la UNAM sexta reimpresión. México, 2011. Pg. 56-57.
- Grippo J. O. Attrition, abrasión, corrosión and abfraction revisited. A new perspective on tooth surfase lesions. JADA, 2004; Vol. 135:1009- 1017.
- Miller WD. Experiments and observations on the wasting of tooth tissue variously designated as erosion, abrasion, chemical abrasion, denudation, etc. Dental Cosmos 1907; XLIX (1):1–23; XLIX (2):109–124; XLIX (3):225-47.
- Uribe E. J. Clasificación etiológica de caries y cavidades de Black ¿En números romanos o arábicos? D.T. Hispanic & Latin America, 2017 (9):9.
- Carrillo C.S. Revisión de los principios de preparación de cavidades. Extensión por prevención o prevención de la extensión. Revista ADM, 2008, XLV (5): 263 271.
- Black G.V. A work on operative dentistry. Pathology of hard tissues of the teeth. Vol. 1. 1st ed. Chicago (IL): Medico-Dental Publishing; 1907, pp. 39–59.
- Van der Geld P. et al., 2009. Smile Attractiveness (acceso 23 abril, 2019). Disponible en: http://www.angle.org/doi/abs/10.2319/082606-349
- Carrillo C. S. Michael G Bounocore, padre de la odontología adhesiva moderna, 63 años de desarrollo de la técnica de grabado del esmalte (1955-2018). ADM 2018; 75 (3):135-142.
- Afanador R.C., Duque N. C., Gómez de R. C. Historia de la periodoncia: primeros rasgos de definición de un espacio social y conceptual y proceso de institucionalización en Colombia. Parte I. una imagen de la periodoncia...Revista Colombiana de Filosofía de la Ciencia. 2004 3 (11):77-103.
- Milward M.R., Chapple I.L.C. Classification of Periodontal Diseases: Where were we? Where are we now? Where are we going? Dental Update, 2003: January/February: 37-44.
- Castro R.R.A. Tratamiento de recesiones periodontales mediante colgajo desplazado coronal e injerto de tejido conectivo. Reporte de 2 casos. Revista Mexicana de Periodontología 2011; 2(2): 65-69.
- Mendoza L.A.L. y cols. Tratamiento de recesiones múltiples en dos tiempos quirúrgicos. Revista Mexicana de Periodontología 2018; IX (3): 62-65.
- McCoy, G. Dental Compression Syndrome. The Quintessence, 13: 92-100, 1993.14:107.
- Gene McCoy. Dental Compression Syndrome: A new look at an old disease. Journal of Oral Implantology. 1999, XXV (1): 35-49.
- Lussi A. Erosive Tooth Wear – A Multifactorial Condition of Growing Concern and Increasing Knowledge chapter Monogr Oral Sci. Basel, Karger, 2006; (20):1–8
- Matesanz P., Matos C.R, Bascones M. Una revisión de la literatura. Av. Periodon Implantol. 2008; 20, 1: 11-25.
- Soto C.A.A. et al. Clasificación de enfermedades periodontales. Revista Mexicana de Periodontología. 2018; IX (1-2): 24-27.
- Caton J.C. et al. A new classification scheme for periodontal and peri‐implant diseases and conditions – Introduction and key changes from the 1999 classification. J Clin Periodontol. 2018; 45:45 (Suppl 20):1-8.
- Villaverde R.G., Blanco C.J., Ramos B., Bascones I.J., Bascones M. A. Tratamiento de las recesiones gingivales mediante injertos de tejido conectivo (Técnica del injerto de tejido conectivo subepitelial). Resultados tras cinco años de evolución. AVANCES, 2000; 12 (1):35-42.
- Monteagudo A.C. Controversias en el uso de Straumann® Emdogain® (acceso 28 de mayo, 2019). Disponible en: https://www.youtube.com/watch?v=NHPk4sJJzb4&list=PLIPZrSFYyMV4t7gLi2G2ZdaUr8YmzovkA
- Alkan A., Keskiner I, Yuzbasioglu E. Connective Tissue Grafting on Resin Ionomer in Localized Gingival Recession. J Periodontol. August 2006 Vol 77 (8): 1446 – 1451.
- Carrillo C. S. Caries radicular. REVISTA ADM 2010; 67(2): 56.61.
- Taboada O. A., Mendoza N.VM., Hernández P. D., Martínez Z. I. A. Prevalencia de caries dental en un grupo de pacientes de la tercera edad. Revista ADM 2000; LVII (5):188-192 189.
- Fons C. et al. Actitud diagnostica ante una lesión gingival por abrasión. Periodoncia y osteo integración, 2011; V 21 (1):37- 42.
- Hernández S.J. Atención de lesiones orales por reflujo gastroesofágico con gel de quitosán. Dentista y Paciente, 2018 ;( 120):44-50.
- Jun-Beom Park. Treatment of Gingival Recession with Hypersensitivity using Connective Tissue Graft with a Single Incision Technique: A Case Report. OHDM, 2015; 14 (2):101-103.
- Hernández S.J. Tratamiento de lesiones no cariosas con ionomero de vidrio modificado. Caso clínico. Visión Dental, 2018; 14(172):36,38.
- Sosa D., Rondón L., Montilla G., Sánchez J. Usos de la fotografía digital clínica en el ámbito odontológico: una revisión sistemática. RODYB, 2019; 8 (2):15-22.
- Calatrava L.A. Protocolo para el análisis clínico de la hipersensibilidad dentinaria. RODYB, 2016, Vol. V (1): 1-6.
- Pascual-Moscardó A., Camps-AlemanyI. Aesthetic dentistry: Chromatic appreciation in the clinic and the laboratory. Med Oral Patol Oral Cir Bucal, 2006; (11): 363-368.
- Schabel, B.J. et al. Subjective vs objective evaluations of smile esthetics. American Journal of Orthodontics and Dentofacial Orthopedics: Official Publication of the American Association of Orthodontists, Its Constituent Societies, and the American Board of Orthodontics, 2009; 35 (4): 72-79.
- Pinho, S. et al. Impact of dental asymmetries on the perception of smile esthetics. American Journal of Orthodontics and Dentofacial Orthopedics: Official Publication of the American Association of Orthodontists, Its Constituent Societies, and the American Board of Orthodontics, 2007; 132(6): 748-753.
- Herrera D., Guerrero A. ¿Transdisciplinar, multidisciplinar o interdisciplinar? Periodoncia Clínica. Revista científica de la Sociedad Española de Periodoncia, 2016; Época I, Año II, (5):3.
- Robles A. M. A. Predicción de la cobertura radicular completa: abordaje basado en evidencia. Revista Mexicana de Periodontología, 2015; Vol. VI (1):10-15.
- Cairo G.P.F., Pini-Prato A technique to identify and reconstruct the Cementoenamel Junction Level using combined periodontal and restorative treatment of gingival recession. A prospective clinical study. The International Journal of Periodontics & Restorative Dentistry, 2010; Vol. 30 (6):572-58.
- Cuniberti N., Manieri M., Ramírez N, Rossi G. La pérdida de estructura dentaria. Su vínculo con el reflujo gastroesofágico y la psiquiatría. RODYB, 2019; Vol. 8 (1):9-18.
- Daniel Casullo. Consideraciones periodontales en odontología restauradora; Capítulo 50. Periodoncia. Mc Graw Hill Interamericana, 1993: México, p. 671.
- Bonnin C.E., Urquia M.M.C. Evaluación del módulo de elasticidad de materiales estéticos para la restauración de lesiones cervicales. Revista Cubana de Estomatología. 2012; 26(2):128-135.
- Hirata R. ¿Por qué escribir sobre la longevidad y mantenimiento de las restauraciones de resina compuesta? TIPS: Claves en Odontología Estética. Segunda edición. Ciudad Autónoma de Buenos Aires; Médica Panamericana 2015. Pg. 46.
- Freedman G. Estudio y manejo de la caries, evaluación de riesgo de caries. Relacionando función y estética. Odontología Estética Contemporánea. Tomo I 2015. Editorial AMOLCA. Venezuela. Pg. 2.
- Paryag A. A., Rafeek R. N., Mankee S. M., Lowe J. Exploring the versatility of gingiva-colored composite. Clinical, Cosmetic and Investigational Dentistry, 2016;(8) 63–69.
- Gurrea J. Adhesión en el paciente periodontal. Posibilidades de la adhesión en un entorno no favorable. Periodoncia clínica. Revista científica de la Sociedad Española de Periodoncia, 2016; Época I, Año II (5): 11-19.
- Hernández J., Méndez F. Aislamiento absoluto: análisis de paradigmas y contexto actual. RODYB, 2019; Vol. 8. (2): 41-46.
- Hernández J.M. Aspectos prácticos de la adhesión a dentina. Avances en Odontoestomatología, 2004; Vol. 6 (1):19-32.
- Parra M, Garzón H. Sistemas adhesivos autograbadores, resistencia de unión y nanofiltración: una revisión. Rev Fac Odontol Univ Antioq 2012; 24(1): 133-150.
- Rafael Beolchi ¿Qué ha cambiado en el fotocurado? (acceso de 30 abril, 2019). Disponible en: https://la.dental-tribune.com/news/panorama-de-la-odontologia-latinoamericana-y-mundial-2/