El estrés e incertidumbre que se genera en los niños durante un tratamiento dental es evidente, pudiendo provocar diferentes tipos de respuesta conductual ante un tratamiento determinado.
Frankl y Wright describieron por primera vez las distintas formas de comportamiento del paciente pediátrico en el consultorio dental, clasificándolos en cuatro tipos de acuerdo al grado de respuesta conductual.1 (Cuadro 1)
Tipo I (- -). Definitivamente negativo.
Rechaza el tratamiento, grita fuerte, es temeroso, muestra negatividad extrema.
Tipo II (-). Negativo.
Difícilmente acepta el tratamiento, no coopera, presenta actitudes negativas y se muestra renuente.
Tipo III (+). Positivo.
Acepta el tratamiento cautelosamente, muestra voluntad para seguir órdenes.
Tipo IV (++). Definitivamente positivo.
Presenta buena relación con el odontólogo, se muestra interesado en el tratamiento.
Cuadro 1. Clasificación de consulta infantil según Frankl y Wright.
Objetivos del manejo de conducta
Para realizar un tratamiento dental de manera eficaz es importante mantener al menor lo más tranquilo y cooperador posible. Dentro de los principales objetivos del control de conducta se encuentran: facilitar la ejecución de maniobras dentro de la boca, controlar los movimientos del menor, disminuir la posibilidad de eventos adversos (como lesiones transoperatorias) y ofrecer mayor comodidad de trabajo para el odontólogo y su personal.
Para lograr lo anterior se deben tomar en cuenta diversos factores vinculados al menor, como el grado de madurez psicológica, edad, estado de salud, dependencia parental y antecedentes de tratamientos dentales, así como factores inherentes al odontólogo, como la pericia en el manejo de niños, el grado de autoridad manifestado al menor y la discreción en el uso de instrumentos punzantes. Las técnicas de manejo de conducta según lo especificado por la Academia Americana de Odontología Pediátrica (AAPD por sus siglas en inglés) pueden clasificarse en simples y avanzadas.1
Técnicas simples de manejo de conducta
Decir-mostrar-hacer
Constituye la técnica más común. Está encaminada a dar seguridad al menor sobre el uso de instrumental que se ocupa durante el tratamiento. La técnica consiste, como su nombre lo indica, en explicar con palabras entendibles la forma de utilización de los instrumentos,2 prevenir al menor de las sensaciones que experimentará durante su uso y las consecuencias de no acatar las indicaciones dadas, para que de esta forma el niño permita de manera voluntaria el uso de dichos instrumentos y al mismo tiempo se familiarice con éstos. Está indicada en cualquier niño que tenga la madurez psicológica para entender y acatar órdenes.1 Los autores del presente artículo sugieren que esta técnica sea utilizada como primera opción en cualquier niño que acuda a la consulta, independientemente de su grado de cooperación. En pacientes con discapacidad visual, puede modificarse a decir-sentir-hacer. (Figura 1)
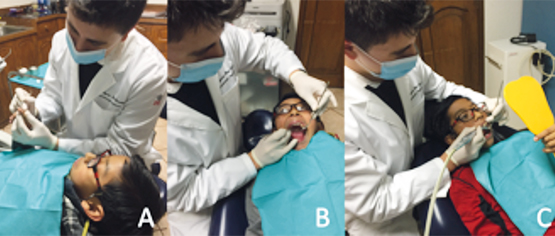
Es muy importante evitar que los niños observen instrumental que pudiese generarles ansiedad o temor; tal es el caso de la aguja de anestesia, la cual debe ser siempre ocultada para evitar que el niño pueda perder el control si llegase a verla. Además, es muy importante evitar utilizar frases que den a entender al niño que será inyectado; siempre es preferible cambiar el contexto a frases más amigables. (Figura 2)
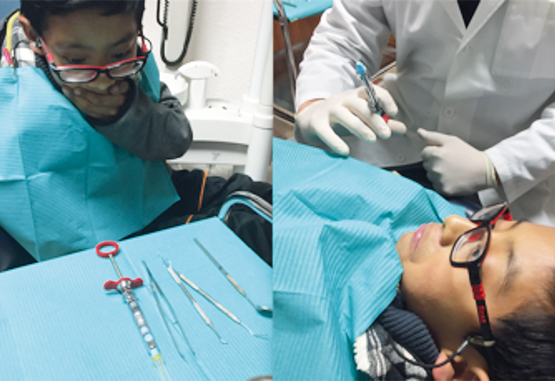
Control de voz
Cuando el menor pretende tomar el control de la situación a través de una conducta disruptiva, caracterizada por llanto incontrolable, movimientos bruscos de las extremidades y/o gritos, se vuelve prioritaria la necesidad de definir los roles adulto-niño mediante modificaciones en el tono de voz y lenguaje corporal por parte del profesional. Es ineludible mostrar y remarcar la autoridad tantas veces como sean necesarias hasta que el niño se percate de que su mala conducta no detendrá la ejecución del tratamiento. La literatura sugiere dos alternativas de control de voz. La primera consiste en susurrar indicaciones cerca del oído del menor pretendiendo captar su atención; sin embargo, es evidente que un niño incontrolable ignorará por completo la indicación. La segunda, como ya se mencionó, consiste en elevar el tono de voz tantos niveles como sea necesario para lograr recuperar el control y la comunicación con el niño.2 Las principales limitaciones de esta técnica son los niños con hipoacusia,1 niños que no comprendan el concepto de autoridad (como pacientes con trastornos del neurodesarrollo) y niños muy pequeños3. Es común que los padres muestren cierta aversión a esta técnica. (Figura 3)
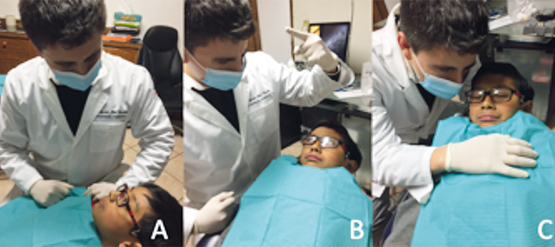
Motivación/Refuerzo positivo
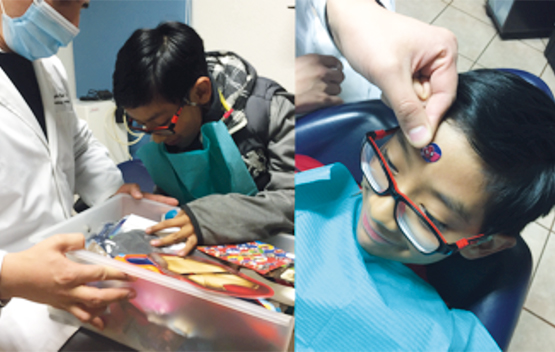
Cuando un paciente ha aceptado voluntariamente permitir la realización del procedimiento pese a su temor, resulta necesario reforzar a modo de agradecimiento y estimulación dicha modificación de su conducta a través de elogios que reconozcan su esfuerzo. Asimismo, esta técnica debe ser empleada en niños cooperadores, incitándolos a continuar con esa actitud positiva3 en espera de un premio que será entregado una vez finalizada la consulta,4 y que será directamente proporcional al grado de cooperación brindada por él. Para esta técnica es importante la autodeterminación del odontólogo para hacer comprender al menor que será acreedor a la recompensa siempre y cuando su conducta sea completamente positiva y que de no serlo no recibirá dicho estímulo. (Figura 4)
Presencia o ausencia de los padres
Es evidente que la sensación de ansiedad aumenta en el niño frente a sus padres durante la consulta dental; sin embargo, en ocasiones puede ser benéfico la presencia de ellos durante la misma.2 (Figura 5)

Conforme a las actitudes que el niño demuestre a lo largo del procedimiento, se podrá permitir la presencia de los padres, y en caso de que el comportamiento del niño sea negativo, se les indicará a los padres que se retiren del área de trabajo. En la mayoría de las ocasiones, en niños no cooperadores la presencia de los padres empeora la actitud negativa del niño, por lo que se preferirá que en el área de trabajo se encuentren exclusivamente el odontólogo, sus asistentes y el menor.1
Distracción
La imaginación de un niño es sumamente lábil, lo cual nos permite manipularla a conveniencia. Indagar durante el interrogatorio sobre gustos y preferencias del menor es recomendable para poder entablar una buena comunicación con temas de su interés y estimular la confianza. Es importante mantener una comunicación constante para desviar la atención del procedimiento dental2,4 a través del uso de la imaginación y la fantasía5 o mediante conversaciones sobre temas específicos (programas de televisión, películas, personajes, etc.).
Desensibilización
Consiste en generar confianza en el niño a través de modelos amigables que permitan al menor visualizar la manera en la que se llevará a cabo el procedimiento.2,3,5 Esto puede lograrse mediante el uso de juguetes en los cuales se pueda simular una revisión bucodental, o bien simularla en sus padres o con otro niño al cual estén interviniendo y presente una buena conducta. (Figura 6)

Mano sobre boca
Esta técnica no es incluida por la AAPD por ser considerada demasiado agresiva, ya que consiste en la obstrucción manual de la boca, o en ocasiones boca y nariz, impidiendo al niño respirar adecuadamente y por lo tanto inhibir el llanto por sofocación. Evidentemente el niño cesará el llanto; sin embargo, se sugiere que esta técnica no se utilice bajo ninguna circunstancia (Figura 7). Algunos autores acertadamente la consideran como una técnica prohibida.2,4

Técnicas avanzadas de manejo de conducta
Cuando ya se ha intentado realizar todas las técnicas básicas de manejo de conducta sin resultado,4 deben ser consideradas las técnicas avanzadas.
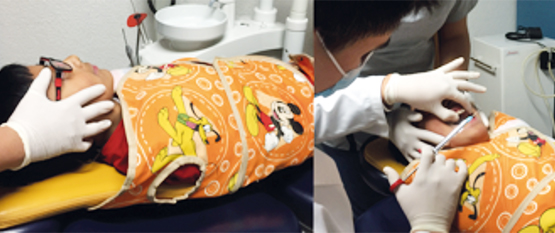
Estabilización por protección
Esta técnica limita o controla los movimientos bruscos que puede hacer el menor con sus manos y/o pies para evitar la ejecución del tratamiento.1,4 La restricción de esos movimientos se logra con el uso de un dispositivo como el Papoose Board4 o, en su defecto, una manta envolvente. Previo a la práctica de esta técnica los padres deben ser notificados y deben explicárseles las razones y el método de la misma. Está indicada en pacientes no cooperadores que requieren un tratamiento inmediato por urgencia y en pacientes con algún grado de retraso psicomotor.1,4 Al ser una técnica en beneficio de la salud bucodental, la restricción física del paciente pediátrico no trae consigo repercusiones legales; sin embargo, como se mencionó ya, los padres deben aceptar previamente su utilización (Figura 8). Ésta es una técnica poco aceptada por los padres;1,7,8 sin embargo, siempre será más grave generar lesiones físicas transoperatorias debido a movimientos bruscos por una mala conducta, por lo que éstas se deben prevenir mediante el correcto uso de las técnicas de control de conducta.
Anestesia general
Consiste en la supresión reversible del estado de consciencia que se acompaña de pérdida de reflejos, de habilidad para poder respirar por sí mismo y de responder a estímulos físicos o verbales.1 Ésta es una técnica que constituye un riesgo para la vida del paciente si no se lleva a cabo por personal capacitado con experiencia hospitalaria y debe realizarse siempre en un lugar con la infraestructura necesaria para resolver cualquier contingencia que pudiera acontecer durante el procedimiento. Está indicada en niños no cooperadores con una amplia extensión de tratamiento, en niños con inmadurez mental o con retraso psicomotor y en pacientes sistémicamente comprometidos en los que se requiera un correcto manejo de sus signos vitales durante el tratamiento por la complejidad de su condición.1 (Figura 9)

Conclusiones
Para ofrecer un tratamiento bien ejecutado es necesario identificar cuál es la técnica idónea para el control de la conducta en cada niño en particular. La ansiedad y el temor frente al tratamiento dental son las principales causas de mala conducta y es obligación de los odontólogos reforzar cita a cita el buen comportamiento del niño y mejorar así la aceptación al tratamiento en beneficio de su salud.
Referencias
- American Academy of Pediatric Dentistry. Guideline on behavoir guidance for the pediatric dental patient. 2015;37(6):180-93.
- Boj JR. Odontopediatría. La evolución del niño al adulto joven. Madrid: Ripano. 2012.
- Castillo I, Ledo H, Ramos A. Psicoterapia conductual en niños: estrategia terapéutica de primer orden. Norte de salud mental. 2012;10(43):30-6.
- Cárdenas JD. Odontología pediátrica. Colombia: Corporación para investigaciones biológicas. 2009.
- Escobar MF. Odontología pediátrica. Chile: AMOLCA. 2004.
- Vallejo-Slocker l, Vallejo M. Sobre desensibilización sistemática. Una técnica superada o renombrada. Acción psicológica. 2016;13(2)157-68.
- Adair SM. A survey of members of the American Academy of Pediatric Dentistry on their use of behavoir management techniques. Pediatr Dent. 2004;26:159-66.
- Eaton JJ. Attitudes of contemporary parents toward behavoir management techniques used in pediatric dentistry. Pediatr Dent. 2005;27:107-13.
